
Centre des tiques
Ici, chez medica, nous proposons des diagnostics de laboratoire complets autour des tiques.
Aujourd’hui, on trouve des tiques presque partout en Suisse jusqu’à une altitude d’environ 2000 mètres. Elles privilégient les forêts de feuillus avec des sous-bois abondants. En cas de morsure, les tiques infectées peuvent transmettre des agents pathogènes à l’homme. Les infections de méningo-encéphalite verno-estivale MEVE et les infections à borrélies, en particulier, ont enregistré une forte augmentation ces dernières années.
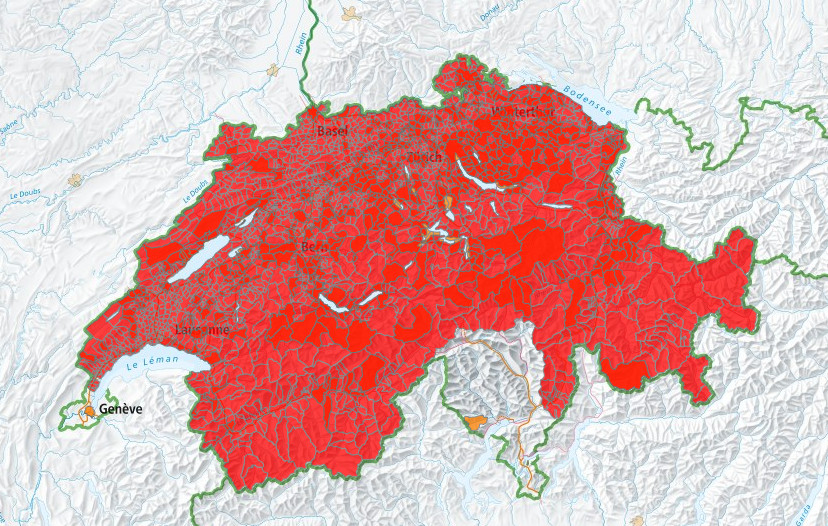
Infections MEVE et à borrélies
Selon l’OFSP, 73 personnes ont contracté une méningo-encéphalite verno-estivale (MEVE) en Suisse en juin 2018. Depuis 2000, entre 46 et 109 cas ont été enregistrés chaque année à la même période. Il n’existe pas de traitement efficace. C’est pourquoi la vaccination contre la MEVE est recommandée pour toutes les personnes qui passent beaucoup de temps dans les zones à risque MEVE (en rouge) et dans la nature.
Un nombre nettement plus élevé de personnes ont également consulté un médecin pour des morsures de tiques ou des cas de borréliose (maladie de Lyme). À la fin du mois de juin, on comptait environ 21 300 visites chez le médecin pour des morsures de tiques et 6 900 pour des cas aigus de maladie de Lyme. Une fois diagnostiquée, la maladie de Lyme peut être traitée efficacement par des antibiotiques. En cas d’infection aiguë, les anticorps ne sont détectables que 2 à 3 semaines après le contact. Il n’est pas nécessaire d’examiner les tiques. Un tube de sérum est nécessaire pour l’analyse. Le LCR n’est examiné que dans les cas cliniquement non concluants et dans les cas graves.
Illustration en haut: Recommandation de vaccination contre la MEVE de l’OFSP 2020
Examens de laboratoire
MEVE (méningo-encéphalite verno-estivale)
- Succès vaccinal, contact établi: détection d’anticorps IgG
- Infection aiguë: détection d’anticorps IgM
- PCR = détection directe des agents pathogènes
Borrélies
- Test de dépistage (EIA)
- Autres antigènes spécifiques dans l’analyse western blot des IgG/IgM
- PCR
Suspicion de neuroborréliose (LCR et sérum requis)
Schéma typique dans les diagnostics de base: anticorps IgG et IgM spécifiques des borrélies
Autres: Rickettsia, Babesia, Tularémie

Allergie à la viande
Occurrence et fréquence
Les allergies à la viande sont rares. Une allergie à la viande peut survenir après une morsure de tique. Elle touche en particulier les jeunes ou les adultes sans antécédents de maladies allergiques.
Sensibilisation
Lors d’une morsure de tique, l’alpha-Gal de la salive de la tique passe dans le sang. En conséquence, le système immunitaire forme des anticorps contre l’alpha-Gal afin de le neutraliser. Chez les personnes touchées, des anticorps IgE sont également formés. Cette sensibilisation à l’alpha-Gal peut déclencher une réaction allergique lors de la consommation de viande.
L’alpha-Gal est contenu dans:
- la viande de mammifères comme le bœuf, le porc, l’agneau et le gibier ainsi que les abats, par exemple les rognons; plus le morceau consommé est gros et gras, plus la probabilité d’une réaction allergique est importante.
- la gélatine de mammifères (par exemple dans les desserts, les gommes aux fruits et les infusions médicinales)
Clinique
Les réactions surviennent généralement 3 à 6 heures après la consommation de viande:
- Urticlaire
- Troubles intestinaux (douleurs abdominales, diarrhée)
- Anaphylaxie
Examens de laboratoire
- ImmunoCap viande de porc (f26), viande de bœuf (f27) et viande de mouton (f88)
si positif - ImmunoCap alpha-Gal (o215)
Le diagnostic est confirmé par la présence d’IgE contre la viande de différents mammifères.
L’IgE contre l’alpha-Gal est plus élevé que l’IgE contre la viande de mammifères.

Peste du lapin/tularémie
La tularémie est une maladie infectieuse qui peut être transmise notamment par une morsure de tique. Depuis 2015, le nombre de cas en Suisse augmente.
Clinique
Différents tableaux cliniques 3 à 5 (21) jours après une infection. Les symptômes initiaux de type grippal avec fièvre sont suivis d’une inflammation ulcéreuse au point d’entrée avec gonflement des ganglions lymphatiques régionaux, pneumonie, colite, septicémie. Une forme particulière est la conjonctivite avec gonflement des ganglions lymphatiques préuriculaires. Évolution fatale dans 5 à 15% des cas en l’absence de traitement. Un traitement antibiotique précoce par ciprofloxacine ou doxycycline, éventuellement en combinaison avec des aminoglycosides (gentamicine, streptomycine, etc.), réduit la mortalité à presque zéro.
Transmission
Zoonose à contagiosité élevée. Morsures de tiques ou piqûres d’insectes, consommation d’eau contaminée, consommation de viande insuffisamment chauffée d’animaux sauvages contaminés, inhalation d’eau contaminée ou de poussière de foin contaminée. Pas de transmission entre êtres humains.
Diagnostic de Francisella tularensis
Détection d’anticorps à partir du sérum: analyse immunologique IgG et IgM
Détection des agents pathogènes à partir du sang, des ganglions lymphatiques, du pus, du frottis d’ulcère, de la tique: culture, PCR
Votre contacts
PD DrAxel Regeniter
Direction sérologie infectieuse / immunologie
Spécialiste en médecine de laboratoire, FAMH pluridisciplinaire
Chimie et immunologie cliniques, diagnostic des protéines et du liquide céphalorachidien
DrWerner Siede
Direction adjoint sérologie infectieuse / immunologie
Spécialiste en médecine de laboratoire
Protéines, enzymes, lipides, physiologie de la nutrition

